Ratgeber · Inkontinenz
Blasensenkung verstehen: Ursachen, Symptome & moderne Therapie
Eine Blasensenkung (Zystozele) betrifft Millionen Frauen — trotzdem bleibt sie ein Tabuthema. Dabei lassen sich Beschwerden heute gut behandeln: von gezieltem Beckenbodentraining über Pessare bis hin zu modernen OP-Verfahren. Wir erklären, worauf es ankommt.
- kostenlose Pflegebox mit Pflegegrad 1-5
- monatlich frei Haus geliefert
Blasensenkung auf einen Blick
~50 %
der Frauen über 50 sind von einer Beckenbodensenkung betroffen — die Blasensenkung ist die häufigste Form.
4 Grade
unterscheiden Ärzte bei der Schwere — von der kaum spürbaren Verschiebung bis zum vollständigen Vorfall.
80 %
Besserungsrate bei leichten Senkungen durch konsequentes Beckenbodentraining — oft ohne OP.
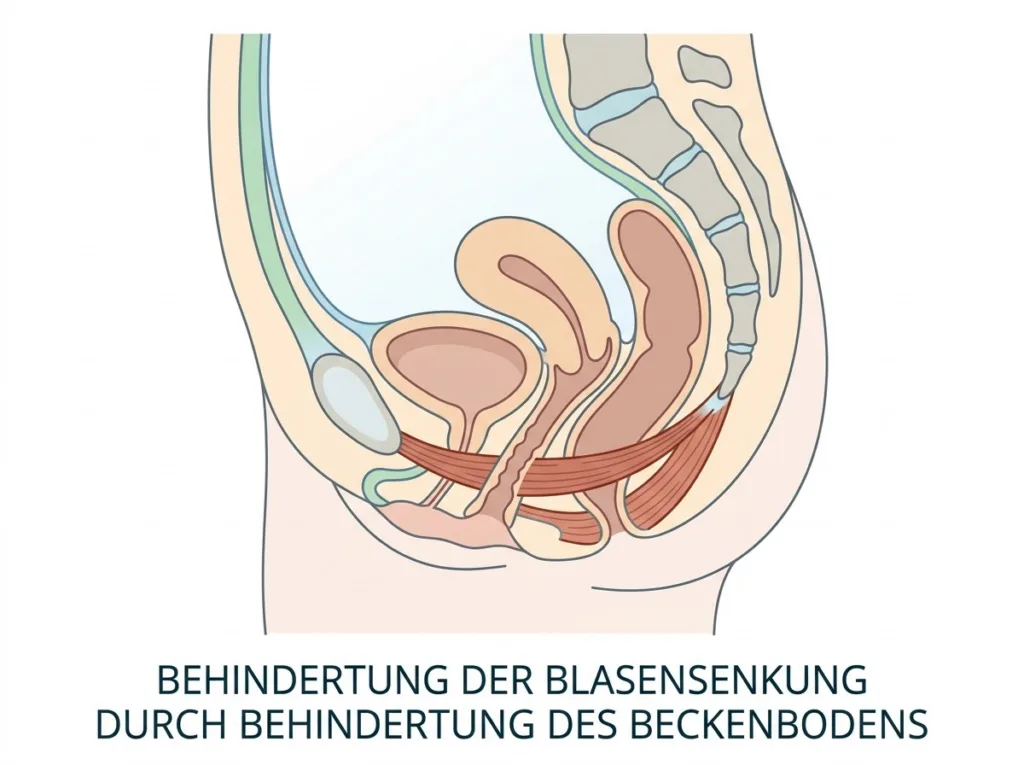
Was genau ist eine Blasensenkung?
Medizinisch wird die Blasensenkung als Zystozele bezeichnet. Sie entsteht, wenn die Muskulatur und das Bindegewebe des Beckenbodens so weit geschwächt sind, dass sie die Harnblase nicht mehr in ihrer vorgesehenen Position halten können. In der Folge sinkt die Blase nach unten und drückt gegen die Vorderwand der Scheide.
Das klingt dramatisch — ist aber in vielen Fällen gut behandelbar. Entscheidend ist der Schweregrad, der bestimmt, welche Therapie sinnvoll ist.
Die vier Schweregrade
Grad 1
Leichte Senkung
Die Blase verlagert sich nur geringfügig nach unten. Viele Frauen bemerken in diesem Stadium noch gar keine Symptome.
Grad 2
Mittlere Senkung
Die Blase sinkt bis kurz vor den Scheideneingang. Typische Beschwerden wie Druckgefühl oder Harnverlust werden spürbar.
Grad 3
Starke Senkung
Die Blase ragt bereits aus der Scheidenöffnung heraus. Der Leidensdruck ist hoch, ärztliche Behandlung dringend empfohlen.
Grad 4
Vollständiger Vorfall
Die Blase liegt komplett außerhalb der Scheide (Totalprolaps). Dieser Zustand erfordert fast immer eine operative Korrektur.
Gut zu wissen: Eine Blasensenkung tritt selten isoliert auf. Häufig sind auch Nachbarorgane betroffen — etwa eine Gebärmuttersenkung (Uterusdescensus) oder eine Rektozele (Vorwölbung des Enddarms). Ihr Arzt prüft deshalb immer den gesamten Beckenboden.
Symptome: Wie macht sich eine Blasensenkung bemerkbar?
Nicht jede Frau spürt eine Blasensenkung sofort. Oft sind es schleichende Veränderungen, die auf eine Schwäche im Beckenbereich hindeuten. Typische Anzeichen sind:
- Fremdkörpergefühl: Ein Druck oder Ziehen im Unterleib — das Gefühl, „es kommt etwas heraus“.
- Belastungsinkontinenz: Ungewollter Urinverlust beim Husten, Niesen, Lachen oder Sport.
- Häufiger Harndrang: Ständiges Bedürfnis, die Toilette aufzusuchen — teils mit nur geringen Mengen.
- Entleerungsstörung: Das Gefühl, die Blase nicht vollständig leeren zu können.
- Wiederkehrende Blasenentzündungen: Durch Restharn in der Blase steigt das Infektionsrisiko.
- Schmerzen beim Geschlechtsverkehr: Die Vorwölbung kann zu Unbehagen oder Schmerzen führen.

Mehr über die verschiedenen Formen und Ursachen von Harnverlust lesen Sie in unserem Ratgeber Inkontinenz: Warum gerade Frauen betroffen sind.
Ursachen und Risikofaktoren
Die Hauptursache ist fast immer ein geschwächter Beckenboden. Doch warum lässt das Gewebe nach? Die häufigsten Faktoren im Überblick:
Schwangerschaft & Geburten
Die enorme Dehnung des Gewebes während der Schwangerschaft und insbesondere vaginale Geburten belasten die Beckenbodenmuskulatur nachhaltig. Mehrfachgeburten erhöhen das Risiko deutlich.
Hormonumstellung in den Wechseljahren
Der sinkende Östrogenspiegel sorgt dafür, dass Schleimhäute dünner und das Bindegewebe weniger elastisch werden. Eine häufige Ursache bei Frauen in den Wechseljahren.
Erhöhter Druck im Bauchraum
Übergewicht, chronischer Husten (z. B. bei COPD) oder starkes Pressen bei Verstopfung erhöhen den Druck nach unten und begünstigen eine Senkung.
Alter & Veranlagung
Mit zunehmendem Alter lässt die Gewebespannung natürlich nach. Oft spielt zusätzlich eine angeborene Bindegewebsschwäche eine Rolle — dann tritt die Senkung früher auf.
Professionelle Diagnose: So geht der Arzt vor
Um die beste Therapie zu finden, ist eine gründliche Untersuchung durch einen Gynäkologen oder Urogynäkologen nötig. Die wichtigsten Schritte:
Gynäkologische Tastuntersuchung
Der Arzt prüft die Lage der Organe — im Ruhezustand und unter leichtem Pressen. So lässt sich der Schweregrad einschätzen.
Hustenstresstest
Es wird geprüft, ob bei plötzlichem Druck (z. B. Husten) Urin unwillkürlich verloren geht — ein Hinweis auf Belastungsinkontinenz.
Ultraschall (Sonografie)
Visualisierung der Blasenlage und Bestimmung der Restharnmenge nach dem Wasserlassen.
Urodynamik
Spezielle Messung der Druckverhältnisse in Blase und Harnröhre bei Füllung und Entleerung — wichtig vor einer möglichen OP.
Zystoskopie
Direkter Blick in die Blase per Kamera, um andere Erkrankungen (Steine, Tumore) auszuschließen — nur bei Bedarf.

Therapie: Wege zur Besserung
Die gute Nachricht: Nicht jede Blasensenkung muss operiert werden. In vielen Fällen — besonders bei Grad 1 und 2 — reichen konservative Maßnahmen aus, um die Beschwerden deutlich zu lindern.
Konservative Behandlung
- Beckenbodentraining: Gezielte Übungen zur Stärkung der Muskulatur — idealerweise unter physiotherapeutischer Anleitung. Erfahren Sie mehr in unserem Ratgeber zu Beckenbodenübungen für Frauen.
- Pessar-Therapie: Ring- oder würfelförmige Hilfsmittel aus Silikon stützen die Blase mechanisch in der Scheide. Mehr dazu unter Pessare bei Inkontinenz.
- Lokale Östrogentherapie: Östrogen-Creme oder -Zäpfchen verbessern die Gewebeelastizität — besonders wirksam bei Frauen in den Wechseljahren.
- Elektrostimulation: Schwache elektrische Impulse aktivieren die Beckenbodenmuskulatur — hilfreich, wenn aktives Training schwerfällt.
Operative Eingriffe
Bei fortgeschrittenen Senkungen (Grad 3–4) oder wenn konservative Methoden nicht ausreichen, kann eine Operation helfen:
- Eigengewebs-Plastik: Die häufigste Methode — der Chirurg rafft das körpereigene Gewebe und stabilisiert den Beckenboden von innen.
- Sakrokolpopexie: Bei dieser OP wird die Scheide bzw. der Scheidenstumpf mit einem Netzband am Kreuzbein fixiert — meist minimalinvasiv (laparoskopisch).
- Hysterektomie: In einigen Fällen wird die Gebärmutter zusätzlich entfernt, um mehr Raum für die Rekonstruktion zu schaffen.
Hinweis: Transvaginale Netzimplantate werden aufgrund erhöhter Komplikationsraten heute nur noch in Ausnahmefällen und spezialisierten Zentren eingesetzt.
Selbsthilfe: Was Sie im Alltag tun können
Sie können selbst viel dazu beitragen, Ihren Beckenboden zu entlasten und das Fortschreiten einer Senkung zu bremsen.
Beckenbodenschonend heben
Schweres Tragen vermeiden. Beim Heben immer in die Knie gehen, das Gewicht nah am Körper halten und den Beckenboden bewusst anspannen.
Richtig husten und niesen
Beim Niesen oder Husten den Kopf über die Schulter zur Seite drehen. Das lindert den abrupten Druck auf den Beckenboden erheblich.
Ernährung gegen Verstopfung
Ballaststoffreiche Ernährung und ausreichend Trinken verhindern Verstopfung. So vermeiden Sie starkes Pressen auf der Toilette.
Gewichtskontrolle
Jedes Kilogramm weniger reduziert den permanenten Druck auf die Beckenorgane und entlastet das Bindegewebe spürbar.
Hilfreiche Begleiter im Alltag
Während Sie an der Stärkung Ihres Beckenbodens arbeiten oder auf eine Behandlung warten, ist ein sicheres Gefühl im Alltag wichtig. Viele Betroffene nutzen diskrete Inkontinenzeinlagen oder aufsaugende Inkontinenzprodukte, um sich sicher zu fühlen.
Unser Tipp: Wenn ein Pflegegrad vorliegt, können Verbrauchsprodukte wie Bettschutzeinlagen oder Desinfektionsmittel über eine kostenlose Pflegebox bezogen werden — monatlich im Wert von bis zu 42 €, direkt mit der Pflegekasse abgerechnet (§ 40 SGB XI).
Ihre persönliche Pflegebox – monatlich und bequem nach Hause geliefert.
- Kostenlos: Ab Pflegegrad 1 und häuslicher Pflege
- Flexibel: Passen Sie Ihre Box jederzeit an Ihre Bedürfnisse an.
- Einfach: Bestellen Sie bequem online und verwalten Sie Ihre Lieferungen im Kundenportal.
- Sorglos: Alles, was Sie für Ihre Pflege benötigen, in einer Box.
- Zuverlässig: Monatliche Lieferung direkt zu Ihnen nach Hause.

Häufige Fragen zur Blasensenkung
Kostenlose Pflegehilfsmittel — jeden Monat nach Hause
Mit der Pflegebox nutzen Sie Ihren monatlichen Anspruch auf Pflegehilfsmittel zum Verbrauch (42 €/Monat nach § 40 SGB XI), ohne dass Sie selbst etwas bezahlen. Wir stellen die Box individuell zusammen, liefern bequem nach Hause und rechnen direkt mit Ihrer Pflegekasse ab.


